2040年を見据えた病院組織のあり方 ~“賃上げチキンレース”や“内科系⇔外科系の不公平感”の中での病院組織変革~

-
業種
病院・診療所・歯科
- 種別 レポート
レポート要約
- 「真の病院DX」による人員スリム化と健全経営の両立:ベースアップ評価料や最低賃金引き上げによる“賃上げチキンレース”に対し、単なるデジタル化ではなく組織変革を伴うDX(DX=D×CX)で人員をスリム化し、一人あたり賃金の向上と経営の健全性を両立させる必要がある。
- プラチナ世代の活躍を支える「マネージャー⇔プレイヤー」の往来:定年後も現場で活躍し続けるために、役職就任中から現場スキルを維持できるよう、ジョブローテーションを通じてマネージャーとプレイヤーの役割を柔軟に行き来するキャリア形成支援が重要となる。
- 「役割・働き方」を軸とした医師組織の再編:外科医療確保特別加算による診療科間の不公平感を解消するため、「内科対外科」の対立構造から脱却し、「ホスピタリスト」と「専門医」といったジョブベースの区分で役割と処遇を再定義すべきである。
今回は、2025年に弊社お役立ち情報で公開した2つのレポートをベースに、令和8年度診療報酬改定が与える影響を踏まえて、2040年を見据えた病院組織のあり方を論考してみます。
■OODAループを実現できる組織とは?(2025年3月)
https://nkgr.co.jp/useful/hospital-strategy-finance-organization-quality-118897/
■医師も複線型人事の時代!“ジョブ”ד働き方”のキャリア形成(2025年11月)
https://nkgr.co.jp/useful/hospital-strategy-organization-improvement-quality-129530/
抜本的な組織変革が迫られる令和8年度診療報酬改定
上記レポートの1つ目では、2025年1月に逝去された日本を代表する経営学者である野中郁次郎先生の思考(※ⅰ)を元にアメリカ海兵隊の組織変革と日本における多職種協働型組織の類似点を考察しました。また、2つ目のレポートでは、医師におけるホスピタリストと専門医の役割分担と働き方について考察しました。
令和8年度診療報酬改定では、これらのレポートで指摘した方向性を後押しするような点数として「看護・多職種協働加算」と「外科医療確保特別加算」が新設されました。詳細は下記の2つのレポートに記載していますが、病院の組織変革を促す内容となっています。
■令和8年度診療報酬改定を勝ち抜く収益改善シミュレーション!
~多職種シェアリングと看護ICT化がもたらす「真の病院DX」~(2026年3月)
https://nkgr.co.jp/useful/hospital-strategy-organization-improvement-quality-134091/
■医師マネジメントが経営の分岐点!
~診療科別損益と「医師集約化」で勝ち抜く次世代病院経営戦略~(2026年4月)
https://nkgr.co.jp/useful/hospital-strategy-organization-improvement-quality-135819/
“賃上げチキンレース”下での組織変革
まず医師以外の職種について検討します。今回の診療報酬改定でもベースアップ評価料が大きな論点になっています。下記の令和8年度診療報酬改定説明会資料(※ⅱ)のように、今回のベースアップ評価料の点数設定を考えれば、従来のように2年に一度のベースアップではなく、毎年のベースアップを促す内容となっています。
※図表:令和8年度診療報酬改定でのベースアップ評価料
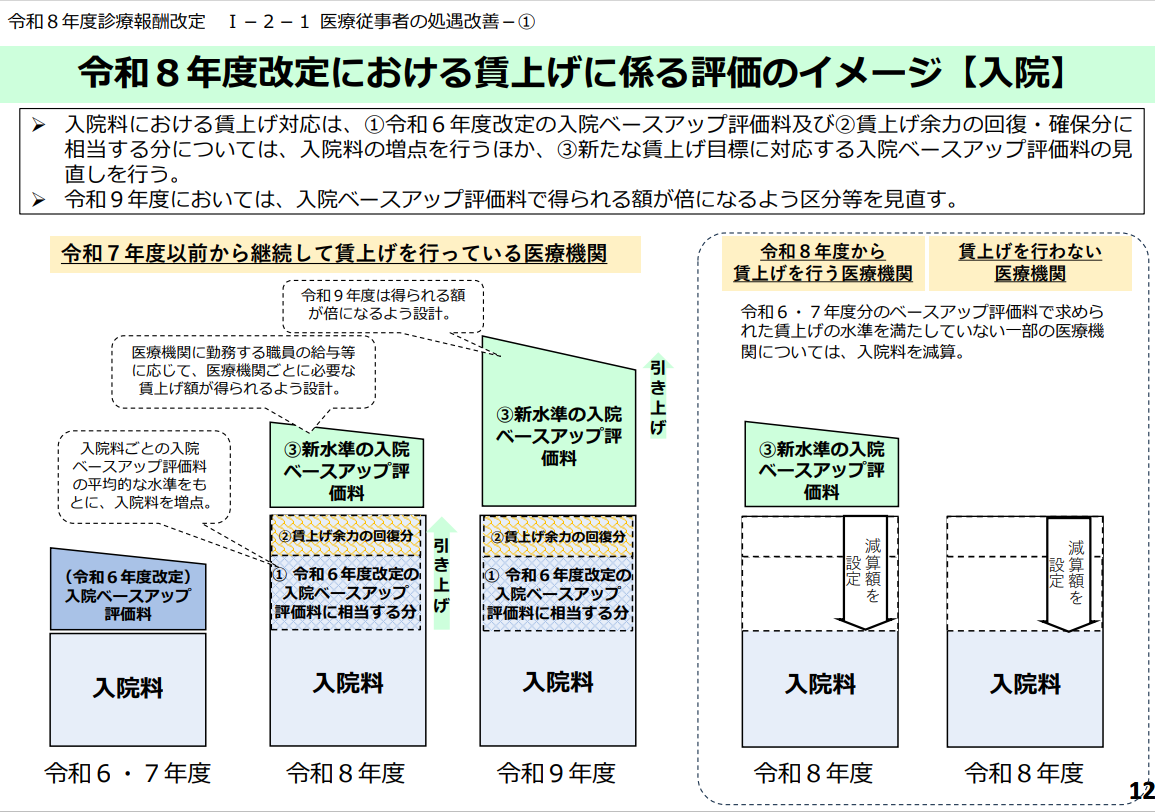
これは医療政策だけではありません。下記レポートで解説したように、労働政策としての最低賃金引き上げなども関連した内容です。
■やはり2025年は病院構造改革の年だった!~骨太方針2025を踏まえて~(2025年7月)
https://nkgr.co.jp/useful/hospital-strategy-organization-quality-improvement-122962/
上記レポートで解説したように1万円を超える最低賃金引き上げも重なります。これらを総合して考えれば“賃上げチキンレース”が始まったと捉えることもできます。これはインフレ環境下では致し方ない部分もあり、また従業員にとっては非常に喜ばしい内容です。しかし、病院経営を考えれば、健全経営との両立の面で工夫が求められます。
そこで、前述したレポートで触れたように、多職種シェアリングと看護ICT化などの「真の病院DX」が必要になります。つまり、一人あたりの賃金を上げ続けるので、多職種シェアリングを伴う真の病院DXで“人員をスリム化”することが求められます。
前述した過去のレポートでも述べましたが、ベースアップ評価料算定を見据えてベースアップを毎年行う必要があり、かつ毎年最低賃金が月額換算で1万円を超えて引き上げられることを考えれば“定期昇給⇒ベースアップ&昇格昇給”へ賃金のあり方も変える必要があります。デジタル化と多職種協働型組織への変革および人事制度見直しという3つを組み合わせた真の病院DX(DX=D×CX(組織変革))が求められるでしょう。
プラチナ世代のスキル維持をどう組み込むか?
組織変革に関連するもう一つの論点として、最近耳にする機会が増えている内容があります。定年延長や定年後再雇用に関連する扱いです。高年齢者雇用安定法(高年齢者等の雇用の安定等に関する法律)に基づき、現在は「65歳までの雇用確保」が義務付けられており、さらに「70歳までの就業確保」が努力義務とされています。こうした背景から、この層をプラチナ世代と捉え、60歳以降も働いていただくケースが増えています。詳細は、弊社のメンバーが下記のレポートにまとめてくれています。
■プラチナ世代の活躍方法とは?高齢者雇用のポイント(2025年2月)
https://nkgr.co.jp/useful/enterprise-organization-117397/
その際、多くの組織において60歳前後の職員は何らかの役職に就いてマネージャー業務に従事しています。このマネージャー業務の従事期間が長くなることで、定年前後でプレイヤーへ戻そうとしたときに、現場を離れていた期間が長すぎることで、現場復帰できないケースが散見されます。「定年後の看護部長が現場復帰しようとしたら穿刺できなくなっていた」といった事例も聞かれます。そこで、下図のような“マネージャー⇔プレイヤーを行き来するキャリア形成”が望まれます。
※図解:マネージャー⇔プレイヤーを行き来するキャリア形成
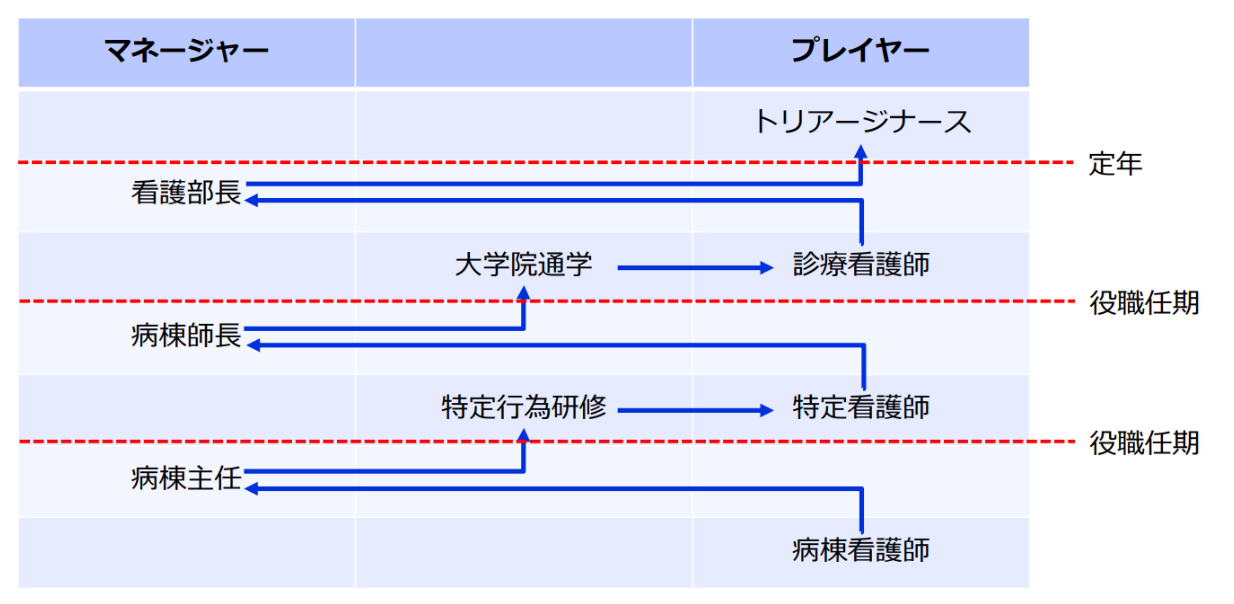
デジタル化と多職種協働型組織への変革だけでなく、こうしたプラチナ世代の活用も踏まえたキャリア形成支援や人事制度改革が必要となるでしょう。冒頭紹介した「OODAループを実現できる組織とは?」というレポートで触れたように、野中先生が主張されていたような“ジョブローテーションがカギ”になります。その中に“マネージャー⇔プレイヤーを行き来するキャリア形成”という視点も盛り込むべきでしょう。
“内科系⇔外科系の不公平感”をどう乗り越えるか?
次に医師に関する論点です。新設された「外科医療確保特別加算」は算定対象が限られていますが、令和8年度診療報酬改定説明会資料の下図のように当該診療科の医師に加算額の3割以上の手当を支給するという要件があります。
※図表:外科医療確保特別加算の新設
![令和8年度診療報酬改定 Ⅰー2-4 医師の働き方改革の推進/診療科偏在対策-①
医師の働き方改革及び診療科偏在対策の推進②
●地域の基幹的な医療機関において、高度手術を実施する体制を整備し、外科医の勤務環境の改善を図った上で、当該手術を実施した場合の加算を新設する。
(新)外科医療確保特別加算 (1回につき)
[算定要件]
別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険医療機関において、手術を実施した場合であって長時間かつ高難度な、対象診療科の医師が、当該手術を行ったときは、外科医療確保特別加算として、当該手術の所定点数の100分の15に相当する点数を加算する。
[施設基準]
(1)外科医療確保特別加算を算定する診療科を届け出ていること。
(2)特定機能病院入院基本料又は急性期総合体制加算を届け出ていること。
(3)医科点数表第2章第10部に掲げる長時間かつ高難度な手術を合わせて年間200例以上実施していること。
(4)当該加算を算定する全ての診療科において、以下の全てを実施していること。
ア)当該診療科の経験を5年以上有する常勤の医師が6名以上配置
イ)チーム制又は交代勤務制されていること。を導入していること。
ウ)当該診療科に配置されている常勤の医師については、特定対象医師(B水準、連携B水準又はC水準が適用される医師)であるかどうかにかかわらず、特定対象医師に対するものと同様の勤務間インターバル及び代償休息を確保すること。また、宿日直勤務中の労働について、宿日直勤務後の休息時間を確保するよう配慮していること。
(5)他の保険医療機関との連携体制について、次のいずれにも該当していること。
ア)地域の他の保険医療機関と、対象手術の実施体制及び術後フォローアップの体制等について、事前に協議を行っていること。
イ)当該保険医療機関及び当該他の保険医療機関において、対象手術の実施体制及び術後のフォローアップ体制等に係る協議内容について、公表するとともに、当該患者に説明していること。
(6)外科医療確保特別加算を算定する診療科の専門研修体制が整備
(7)地域医療体制確保加算2を届け出ておりされていること。、当該加算における処遇に係る配慮について、外科医療確保特別加算を算定する診療科が対象となっていること。
(8)当該診療科の医師が行った対象手術件数に応じ、休日・時間外・深夜手当、当直手当等とは別に、当該加算額のに相当する手当を当該診療科の医師に支給100分の30以上(その8割以上を常勤医師に支給)しており、全ての医師に周知していること。](https://nkgr.co.jp/wp-content/uploads/2026/04/image3-1.png)
対象手術が明確になっていることで外科系医師のみに対象を絞った手当の新設が必要となっています。その結果、外科系と内科系の処遇差が生まれることになります。しかし、弊社が耳にする中では「多くの患者は内科が診ている」といった声もあり、この内容を医師人事制度に組み込んで導入する際には、“内科系⇔外科系の不公平感”が生じる可能性があります。
さらに、統計的な検証は行っておらず、いくつかの病院での事例に基づくものですが、冒頭で紹介したレポートで解説したように“内科系は黒字、外科系は赤字”という傾向があります。あくまでも推論ですが、医療材料費などの高騰が大きく影響していると推察されます。令和8年度診療報酬改定で物価対応料が新設されましたが、今回のケースのように、物価高というコストプッシュ型のインフレが進行している外部環境下では、診療報酬という枠組みでは対応が難しい構造的な問題が存在していると考えられます。
もちろんこのコスト構造を是正するための施策ですが、手当など給与制度への反映となっていることから、算定対象となる大規模な急性期病院では“内科系⇔外科系の不公平感”を踏まえた判断が求められる状況となっています。単にインセンティブ制度を導入するだけでは、院内の不協和音を醸成することになります。
そこで、“内科系vs外科系”という二項対立から、“ホスピタリスト(病棟マネジメント特化)”と“専門医(手技特化)”というジョブベースの区分へ再定義すべきです。まさに“診療科単位ではなく、医師の役割と働き方を軸とした視点”で組織を再設計する必要があると考えます。その際に、“ホスピタリストと専門医”という枠組みは参考になるでしょう。
このように令和8年度診療報酬改定だけでなく、最低賃金の引き上げや高年齢者雇用安定法などの労働政策、さらには物価高騰といったマクロ環境を踏まえると抜本的な組織変革が求められます。
なお、弊社では人事制度改革やDX支援などを“泥臭く、誠実に”伴走支援してきました。ご関心があれば、下記をご参考ください。
■医師マネジメント事例集
■職員アンケートを活用した組織力強化 事例集
■病院DX特設サイト
Q&A 例
Q1:賃上げが続く中で、病院が取り組むべき賃金制度の見直しとはどのようなものですか?
A1:従来の「定期昇給」中心の仕組みから、ベースアップ評価料や最低賃金引き上げに対応した「ベースアップ&昇格昇給」を軸とする体系へのシフトが必要です。これに多職種シェアリングを組み合わせ、人員の最適化を図ることで、一人あたりの賃金向上と経営の持続性を確保します。
Q2:高齢職員(プラチナ世代)が定年後に現場復帰できない問題への具体的な対策は?
A2:マネージャー業務に専念しすぎないよう、役職者が定期的にプレイヤー業務を兼務する、あるいは一定期間ごとに役割を交代する「ジョブローテーション」を組織に取り入れることが有効です。これにより、定年後も即戦力として現場で活躍できるスキルを維持します。
Q3:診療報酬改定による「外科系医師への手当支給」で生じる不満にどう対応すればよいですか?
A3:診療科という枠組みに縛られず、医師の役割を「病棟マネジメント(ホスピタリスト)」と「手技特化(専門医)」という区分で再定義することが推奨されます。それぞれの役割の責任と成果に基づいた評価・処遇制度を構築することで、不公平感の解消と組織の調和を図ります。
「医師マネジメント専門サイト」もご活用ください
※ⅰ)野中郁次郎「知的機動力の本質-アメリカ海兵隊の組織論的研究」(2017年)
※ⅱ)厚生労働省「令和8年度診療報酬改定の概要【全体概要版】」

本稿の執筆者
太田昇蔵(おおた しょうぞう)
株式会社日本経営 部長
【略歴】
大規模民間急性期病院の医事課を経て、2007年入社。電子カルテなど医療情報システム導入支援を経て、2012年病院経営コンサルティング部門に異動。
医師人事制度と他院ベンチマークデータ・診療科別原価計算を組み合わせて「医師マネジメントシステム」と定義し高次化。現在、医師マネジメントが特に求められる医師数の多いグループ病院・中核病院のコンサルティングを統括。
また、医療情報システム導入支援および組織人事コンサルティング経験を踏まえて、「DX=D×CX」(デジタル化×組織変革)と定義して真の病院DX支援も推進。
その他、優良病院とヘルスケアスタートアップの共創イベント『病院経営イノベーションピッチ』を発案し、その企画・運営責任者としても取り組んでいる。
・第1回病院経営イノベーションピッチ
【学位・登録】
・2005年 西南学院大学大学院経営学研究科博士前期課程修了
・2017年 グロービス経営大学院MBAコース修了
・2023年~ 総務省:経営・財務マネジメント強化事業アドバイザー
【論文・寄稿】
・データドリブンアプローチのための病院DX人材育成(2025年)
・建築費高騰時代に,建て替えを実現するための病院DXの活用(2025年)
・タスクシフティングのための事務作業効率化(2020年)
・事務長は病院IT化を幹部職員育成の場に活かすべき(2014年)
・中小規模病院での組織マネジメントの脆弱性がHIS導入への障壁となる(2012年)
【講演等】
・産経新聞社主催「地域医療DX戦略フォーラム」基調講演(2026年)
・第10回JCHO地域医療総合医学会 ランチョンセミナー(2025年)
・第75回 日本病院学会 ランチョンセミナー(2025年)
以上
株式会社日本経営
本稿は掲載時点の情報に基づき、一般的なコメントを述べたものです。実際の経営の判断は個別具体的に検討する必要がありますので、専門家にご相談の上ご判断ください。本稿をもとに意思決定され、直接又は間接に損害を蒙られたとしても、一切の責任は負いかねます。


