大規模病院の病床稼働率向上と増収|第1回:まず院内で行うべきこと

-
業種
病院・診療所・歯科
- 種別 レポート
かつてないほど経営環境が激変する中で、多くの病院経営者が「医業収益の確保」という重い課題に直面しています。本レポートでは、全2回にわたり、大規模病院がこの難局を乗り越え、持続可能な経営を実現するための「病床稼働率向上と増収のマネジメント」について解説します。第1回となる今回は、病床稼働率向上に向けた、院内の意識変革と具体的な管理手法に焦点を当て、明日から実践できる4つのマネジメント戦略を紐解いていきます。
増収の必要性:コスト削減だけでは生き残れない病院経営
現在、病院経営は過去に例を見ないほどの危機的状況にあります。一般社団法人日本病院会などの調査によれば、医業収益が赤字の病院は約60%を超えているのが実績です。コロナ禍においては、ワクチン収入や補助金が経営を下支えしていましたが、2023年度以降、これらの収入が消失したことで、潜在していた赤字体質がいよいよ表面化しました。
さらに追い打ちをかけているのが、物価高騰による材料費や委託費の増大、そして賃上げに伴う人件費アップといったコストの圧迫です。利益を捻出するために、病院独自のコスト削減が必要であることは言うまでもありません。しかし今、多くの経営者がより深刻に頭を悩ませているのは、病院経営の根幹である「患者数の確保」をいかに成し遂げるかという点です。では、なぜコストカットだけでは限界があり、構造的な「売上(医業収益)の増加」へと舵を切らなければならないのでしょうか。その答えを探るため、まずは私たちを取り巻く外部環境の現実を直視する必要があります。
外部環境から読み解く、増患に苦労するワケ
「新入院患者数は戻りつつあるが、病床稼働率はコロナ前の水準に戻らない。」そう感じている経営者も多いのではないでしょうか。
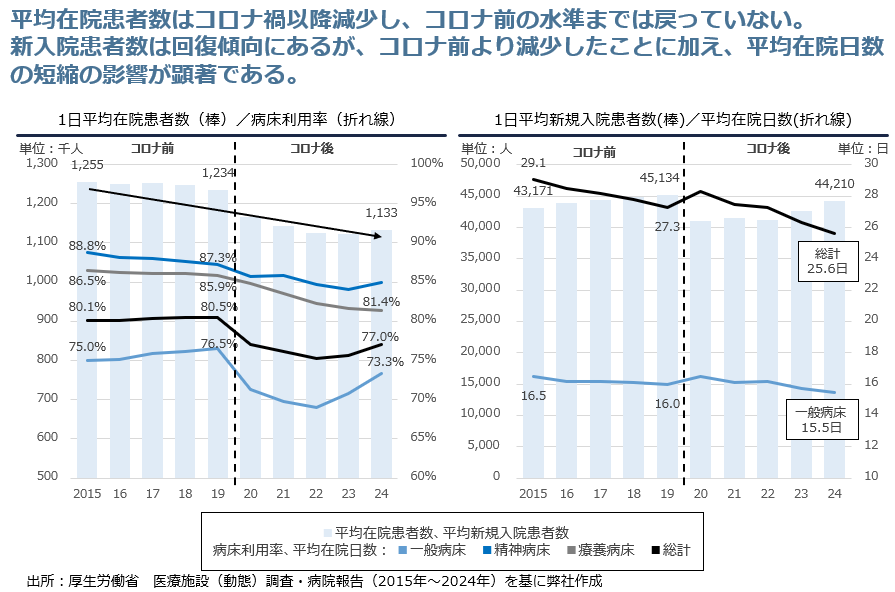
厚生労働省の「医療施設調査・病院報告(結果の概要)」のデータを見ると、新入院患者数は回復傾向にあるものの、病床稼働率の低迷が続いています。その最大の要因は、コロナ禍を経てセルフメディケーションが定着したことや、医療技術の進歩に伴う「平均在院日数の短縮」です。
戦略的な病床稼働率向上に向けた具体策
今後の病院経営においては、自院の地域におけるポジションを踏まえ、需要を先読みしたうえで注力すべき領域を定めることが重要です。具体的には、自院の病床を埋めるだけのニーズが地域に存在するのかを見極めたうえで、需要を精査し、以下のような方向性を検討する必要があります。
- 患者数に合わせた病床数の適正化:実態に合わない過剰な病床数を維持するのではなく、患者数や患者層に基づいたダウンサイジングや機能転換を行い、費用構造の見直しを進めることで、効率的な体制を再構築すること。
- 地域からの信頼を基盤とした新入院患者の確保:地域から「選ばれる病院」となるため、院内の業務改善を進めるとともに、地域に積極的に出向き、医療機関・関係者に寄り添う取り組みを実践すること。
- 病床マネジメントの強化:多職種介入による手厚い医療と入退院支援の強化により、病床・設備・医療職のマンパワーなどの限られたリソースを最大限に活用する病床マネジメントを行うこと。
これらを通じた構造的な改革こそが、低迷する稼働率を打破し、病院を存続させるための道しるべとなります。また、2040年に向けた人口動態の変化も無視できません。多くの地域で医療需要が変化する一方、生産年齢人口の急減により「医療の供給力(働き手)」が決定的に不足します。実際に、「患者はいてもスタッフが確保できず、病棟を閉鎖せざるを得ない」という事態も発生しています。
これからの病床稼働率は、単に空床を埋めるための数値ではなく、「限られたスタッフでいかに質の高い医療を提供し、収益を最大化するか」という経営指標へと再定義されなければなりません。働き手が少なくなってからでは遅いため、早期に「縮小」か「拡大」かの経営路線を定め、その方向に合致した組織変革とマネジメントを断行することが求められています。しかし、どれほど正しい戦略を描いても、現場が機能せず空回りしてしまうケースが後を絶ちません。そこには、組織の根底に潜む本質的な問題が隠されています。
病床稼働率が上がらない本質的な理由は?「経営層の抱える悩み」
実際に、病床稼働率の向上に取り組もうとする多くの経営者から、次のような切実な悩みが聞かれます。
- 病床稼働率を上げるよう号令をかけても、現場職員からは『これ以上は無理』『やらされ感しかない』といった反応が返ってくる。
- 他院の成功事例を取り入れてみたが、自院ではなぜか成果につながらない
- 『満床です』と報告を受ける一方、実際に病棟を確認すると空床があり、現場との認識のズレを感じる。
- 個人によって意識にバラつきがあり、十分な協力が得られない。ベッドコントロールが全く機能していない。
もし貴院でも同様の現象が起きているのであれば、それは個々の施策の不備ではなく、組織マネジメントの根幹に本質的な課題が潜んでいる可能性が高いと言えます。この本質的な課題を放置したまま、他院の成功事例を形だけ取り入れようとしても、表面的な模倣に終わり、成果に結びつかないことがほとんどです。むしろ、どこかに自院に適合する成功事例があるはずだと信じ、出口の見えない答え探しを続けてはいないでしょうか。いま一度立ち止まり、自院の内部に目を向け、組織全体のマネジメントに潜む本質的な課題と向き合うこと。これこそが、病床稼働率を向上させるための、遠回りに見えて最も確実な第一歩なのです。
自院の本質的な課題・マネジメント上の課題を考えることから
では、自院が向き合うべき本質的なマネジメントの課題とは、一体どこに潜んでいるのでしょうか。その答えを探る際、まず目を向けるべき最大のボトルネックは、現場に蔓延する「やらされ感」です。経営層が「経営が苦しいから稼働率を上げて」と発破をかければかけるほど、現場(特に医療職)は「利益のために働いているのではない」「自分たちは十分やっているのに、これ以上何を求めるのか」と心を閉ざしてしまいます。
本質的な課題解決のためには、万能薬のような施策を探す前に、「なぜ職員が動かないのか」「なぜ組織のベクトルが合わないのか」というマネジメントの根幹を見つめ直す必要があります。この現場の心理的な壁を突破し、組織を一丸とするために、経営層が取り組むべき「4つのステップ」について解説します。
稼働率向上を定着させる「4つのマネジメント手法」
持続可能な経営指標として稼働率向上を定着させるためには、現場の納得感と仕組み化の両輪が不可欠です。ここでは、職員の心理的ハードルを取り除く動機づけから、現場の迷いをなくす定義の統一、そして医師の負担を軽減する権限移譲まで、明日から実践できる具体的なアクションを紹介します。
①病床稼働率に対する職員への動機づけ:Whyの共有とフレーミングによる意義付け
職員を動かすのは「何をやるか(What)」ではなく、「なぜやるか(Why)」です。医療職は「臨床的事由(患者を治す)」や「社会的事由(地域貢献)」を重視する一方、経営層は「経営的事由(収益)」で語りがちです。この視点のズレが「やらされ感」を生みます。
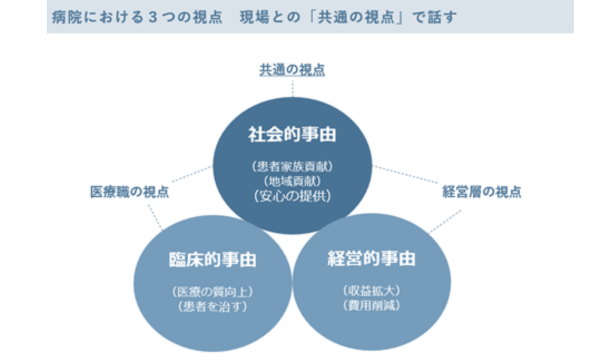
経営者は、稼働率向上を「経営数値」として語るのではなく、現場と共通の視点である「社会的意義」に変換(フレーミング)して伝える必要があります。
- 悪い例:「当院は赤字で危機的状況だ。だから、病床稼働率を上げてほしい。」
- 良い例:「許可病床は地域から預かった資源です。私たちは、地域に貢献するために、これらを余さず、地域の方々のために使い切っていこう(その責任がある)。」
また、利益についても再定義が必要です。利益は、「①患者・利用者により良い医療サービスを提供するための原資」「②より良い労働環境・職員の生活を生むための原資」「③不確実なリスクに対する保険(コロナなど何かあった時、法人を継続するための備え)」です。このような意義を明確に示すことで、職員は経営のために利益を追求するのではなく、患者や自分たちの労働環境向上のためと前向きに捉えることができ、経営改善に取り組めるようになります。職員を動かすのは「何をやるか(What)」ではなく、「なぜやるか(Why)」なのです。
②病床稼働率に対する意識統一:方針と定義の明確化
貴院の組織では、現場からこのような「迷いの声」が聞こえてきたり、経営層との「認識のギャップ」が生じたりしてはいないでしょうか。
- 目標90%というが、病床稼働率のことなのか、病床利用率のことなのか分からない。
- 稼働率は高めろと言われる一方で、平均在院日数は短くしろ(効率性係数を高めろ)とも言われる。結局、どちらを優先すべきなのか。
- あれもこれも受けるのは無理。経営層は『断らない医療』と言うが、現実的ではない。
【現場】明日の入院予定があるから、ベッドは空けておいておきたい。救急患者が来たが、満床として受け入れを断ろう。
【経営層】満床を理由に受け入れを断っているが、実際には空床がある。なぜそのような状況が生じているのか。
このような「現場の迷い」や「経営層と職員の認識のギャップ」が解消されない限り、組織が一丸となって病床稼働率を向上させることは困難です。その解決に向けた第一歩として、まずは明確な経営方針を提示し、院内の「共通言語」とその定義を整備する必要があります。
- 共通言語と定義の統一:「病床利用率(稼働率)」や「許可病床(実働病床)」といった、院内で日常的に使われる言葉を整理し、共通の言語として明確にします。ただし、言葉を統一するだけでは不十分です。重要なのは、その定義までを厳密に共有することです。たとえば、「現場には実働病床を最大限に活用してほしい」と考えるのであれば、貴院における共通言語を「実働病床数ベースの病床利用率」とし、その定義を「毎日24時時点の在院患者数(当日退院者を除く)」と明確に示す必要があります。
- 優先順位の明確化:現場が、「稼働率向上(数量)」と「単価向上(在院日数の短縮、DPC係数)」のどちらを優先すべきか迷わないよう、自院における優先順位を示します。収益最大化の観点から言えば、まずは「数量(入院患者数)」を確保し、その基盤の上に「単価」を積み上げるのが定石です。この優先順位が共有されて初めて、現場は迷いなくアクションを起こせるようになります。
※(例)自院の優先度
優先度① 入院患者数(病床稼働率)
優先度② 入院単価(効率性係数等)
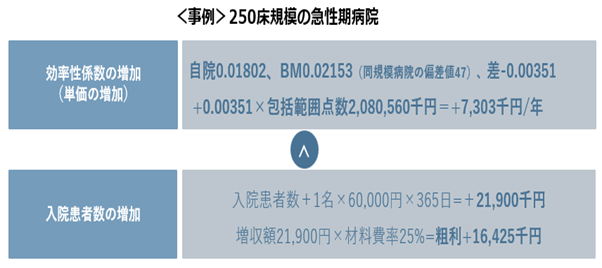
実際に、250床規模の急性期病院でシミュレーションを行うと、効率性係数を追求した結果による稼働率低下のインパクトの方が大きくなるケースも確認されています。
- 「ポンプ式」運用の徹底:病床管理の考え方を、「いつ来るか分からない患者のために病床を空けておく(確保式)」から、「入院が決まった際に退院調整を行い、病床を能動的に生み出す(ポンプ・押し出し式)」運用へと転換します。前述の「患者のために病床を使い切る」という目的を達成するためにも、病床は惜しまず、現時点で医療を必要とする患者のために最大活用すべきです。急患等に備える際は、あらかじめ退院間近の患者をリストアップし、早期の退院調整によって枠を確保する仕組みづくりに注力することが、稼働率向上のための最良の策となります。
- 断らない基準の策定:病床稼働率が高い病院の多くは、共通の方針として「紹介と救急を断らない医療」を徹底しています。しかし、これをそのまま自院に当てはめようとすると、経営層の意図に反して、現場には「何でもかんでも引き受けろ」という無謀な指示として伝わってしまうケースが少なくありません。その結果、現場からは「現実的ではない」「マンパワーが限界だ」といった反発や悲鳴が上がることになります。「断らない医療」を単なる精神論に終わらせず、組織として持続可能な形で実現するためには、以下の2つの戦略的ステップが必要です。
(1)「断らない医療」への意義づけ:なぜやるのか
前述の通り、まずは職員の動機付けとして、病院の方針として掲げる「紹介・救急を断らない」という方針の真意を院内に浸透させる必要があります。その意義は、単なる収益確保ではなく、以下の3点に集約されます。
- 地域からの信頼に応える:地域が求めるニーズに対し、逃げずに応え続ける。
- 地域完結型医療への貢献:自院が受け皿となることで、地域全体の医療体制を支える。
- ビジョンの具現化:「地域になくてはならない病院」になるためには、評価の源泉である「断らない姿勢」が不可欠である。
これらを職員に訴えかけ、自分たちの役割を再認識することがスタートラインとなります。

【あわせて読みたい:収益最大化編】
DPC指標の適正化や施設基準の最適化など、構造的赤字から脱却するための具体的な実務プロセスを詳しく解説しています。「構造的赤字からの脱却!医療の価値を正当な対価に変える転換戦略」
(2)現場を疲弊させない「基準」の明確化
断らない医療とは、どのような患者でも無条件に受け入れ、現場に際限なく負荷をかけることではありません。重要なのは、断るべきものを明確にし、それ以外の患者は確実に受け入れる体制を整えることです。断らない医療をルール化する際、陥りがちな失敗の一つが、受け入れ可能な基準を設定してしまうことです。これでは現場の主観により、自分たちが受け入れやすい患者に対応が偏る恐れがあります。そこで、逆転の発想によるルールづくりを推奨します。
- 「断る基準(除外基準)」の定義:「どのような患者を診ることができるか」ではなく、「絶対に受けることができない疾患や状態」を明確にします。この基準に該当しない限りは、原則としてすべて受け入れるという共通認識をつくります。
- 「相談基準(グレーゾーン)」の設定:即座に断るのではなく、検討や調整が必要となる「相談が必要なケース」を事前に決めておき、判断の迷いを減らします。
- 「優先患者」の明確化と組織風土づくり:外来対応中のマンパワー不足を理由に救急を断った際、実は自院が受けるべき重症患者を逃し、大きな機会損失を招いているケースが少なくありません。これを防ぐには、自院が優先して受け入れるべき患者像を明確に定義し、現場の優先順位を再整理することが不可欠です。
たとえば「急性期病院として、命の危険がある緊急患者を最優先とする」という方針を掲げたとします。この場合、たとえ医師が外来対応中であっても、緊急患者の受け入れを優先して外来を一時的に中断するといった判断が正当化されます。重要なのは、こうした判断を個人の裁量に委ねるのではなく、周囲が自然にサポートできる「組織としての共通理解」を構築することです。方針として明確な基準を示すことが、優先順位の迷いをなくすだけでなく、「地域医療を支えている」という誇りを持った新しい組織風土の構築へとつながっていきます。
③病床稼働率の具体的な管理手法:結果指標からプロセス指標へ
「病床稼働率90%を目指そう」という結果指標だけでは、現場は具体的に何をすればよいか分かりません。これを日々の行動目標(プロセスKPI)に分解することで、自院が目標を達成するために「何に力を入れていくのか」が明確になり、職員の行動につなげることが可能となります。具体的に新入院患者数の増加を目指す場合は、以下のポイントを意識した細分化が必要です。
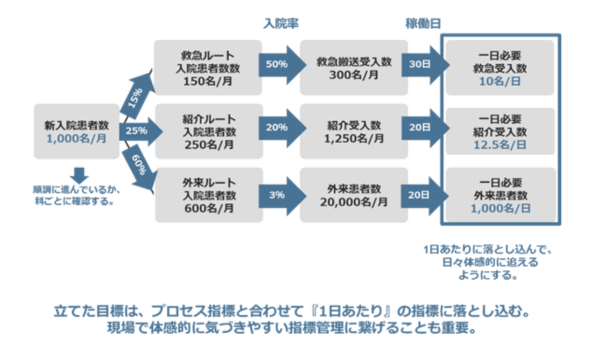
- ルート別目標の設定:目標入院患者数を達成するために、救急・紹介・外来それぞれのルートごとに、「1日あたり何件の受け入れが必要か」まで具体的に落とし込みます。
- 「1日あたり」の体感指標:「月間1,000名」よりも「1日あたり救急10名、紹介12.5名」と示すことで、現場がその日の進捗を体感的に把握できるようにします。
- 視覚的な動機づけ:職員に目標を意識づけるためには、病床稼働率の実績を常に「見える化」することが不可欠です。たとえば、電子カルテや院内掲示板など、職員が毎日必ず目にする場所に、その日の病床利用率を「予報」として掲示するのも一つの手法です。単なる数字の羅列ではなく、イラスト等を用いて視覚的に表現することで、より直感的に状況を伝えることができます。こうして日常的に数値を意識する環境をつくることは、職員の「一度達成した高い稼働状態を維持したい」という心理(保有効果)に働きかけ、自発的な意識維持を促す強力な一手となります。

【あわせて読みたい:コスト削減編】
材料費や委託費などの下げ代を確実に利益に変えていく具体的な実務プロセスについては、こちらの記事で紹介しています。「病院のコスト削減・経営改善の具体的な方法を解説|医療機関ができる経費削減3つのステップ」
④平均在院日数の安定化施策:戦略的退院調整と権限移譲
高稼働を維持するためには、「新入院患者数≒退院患者数」のバランスを保ち、病床を安定させる必要があります。これには医師任せではない組織的な介入が不可欠です。
権限移譲:退院の「医学的可否」は医師が判断しますが、実際の「退院日決定権限」はベッドコントロール担当者(病棟医長や病棟師長など)へ権限を移譲します。これにより、以下のような効果が得られます。
- 医師の負担軽減:患者ご家族との調整、多職種との調整にかかる負担を軽減する。
- 多職種介入による手厚い退院支援の実施:退院時に、多職種が介入し、手厚い退院指導・リハビリ等を行うことが可能。また、それらに伴う加算の強化も可能となります。
- 退院日の集中による現場負担軽減(安全の担保):退院日が集中することによるベッドコントロール調整にかかる現場の負担を軽減し、医療事故等の安全面の担保につなげることができます。
- 病院経営における重要指標も見据えたコントロール:病床稼働率の状況、効率性係数、重症度、医療・看護必要度など総合的な観点から、退院調整を行うことが可能です。
一方で、これらを実行する上でのボトルネックとなりやすいのが、職員が「単に稼働率向上のためだけに退院日調整をしている」と勘違いし、患者や職員のために行っていることが逆効果として働いてしまうことです。そのような認識を生まないためにも、なぜこの取り組みを行うのか、上記のような目的(想定するメリットと効果)を病院の方針として明確に伝えるとともに、ベッドコントロール担当者だけが、注力するのではなく、病院全体の取り組みとして位置づけ、経営層が主導し、定着するまでのスポンサーとして継続的にサポートしていくことが重要となります。
- 土日の病床稼働率の向上:データ分析に基づき、金・土曜日に退院している患者のうち、DPC期間Ⅱの日数が残っている患者数とその割合を算出します。もし、金・土曜日の退院割合が高い場合は、その理由の特定が必要です。よくあるケースとしては、家族が土曜日にしか迎えに来られないために結果として土曜日退院が多くなっている場合や、土日診療を行っていないことから医師が金曜日に退院を促進している場合などがあげられます。
本来は、曜日に関係なく、患者にとって適切な医療提供の観点から判断されるべきですが、実際には、これらの多くが医療的必要性による退院ではなく、患者都合や病院都合による退院となっているケースが少なくありません。その対策として、クリニカルパスの症例の中から木曜日や金曜日に入院可能な症例を選定して入院日の曜日を調整することや、リハビリ技師による休日リハビリを手厚くすることで土日に集中的なリハビリを実施すること、さらには休日における救急患者の積極的な受け入れ体制を構築することなどが考えられます。高い病床稼働率を維持するためには、週末の稼働低下を防ぎつつ、収益性を高めていくための対策を検討することが不可欠です。 - 患者への伝え方変革:休日に退院患者が多い病院でよく見られるのが、医師や看護師による退院調整の際に、「いつがいいですか?」と患者に委ねるケースです。患者に委ねるのではなく、「〇日、◯日、◯日が退院候補日ですがご都合いかがですか?」と病院主導で候補日を提示することで、コントロール不能な事態を防ぎます。土曜日退院を強く要望する患者家族を無理矢理、土曜日退院はできませんと拒絶して調整するのではなく、聞き方を変え、土曜日退院にはこだわらない大多数の患者の調整をコントロール下におくことで、患者家族都合による予定前の退院を防ぐことが可能となります。
動ける組織への土壌づくりこそが、持続可能な経営の第一歩
病床稼働率の向上は、単なる数字の追求ではなく、地域医療への貢献度を最大化し、病院の未来を守るための組織変革そのものです。大半の場合、打ち出す施策が問題なのではなく、そこに至るまでの過程として、院内のマネジメントの強化が不可欠です。まずは院内のマネジメントを見直し、職員が「意義」を感じて動ける土壌をつくること。そこからすべてが始まります。
次回、第2回は「地域の信頼を積み上げる救急・紹介の増加に向けた取り組み」について、外部連携の視点から解説いたします。
※本レポートは、2025年12月17日に開催された「病院経営実学講座」のセミナー内容をもとに構成・編集したものです。
「何から手をつければいいか分からない」「現場との認識のズレを解消したい」という
経営層の皆様は、ぜひ一度ご相談ください。
本稿の監修者

吉岡 諒哉(よしおか りょうや)
株式会社日本経営 戦略コンサルティング部 課長
病院戦略策定コンサルティング業務に従事。民間公立公的病院の経営改善、戦略策定、事業再生プランの策定及び実行支援に関して70病院以上の実績がある。地域医療推進を目的とした行政支援や複数病院の再編統合支援にも従事。
本稿は掲載時点の情報に基づき、一般的なコメントを述べたものです。実際の経営の判断は個別具体的に検討する必要がありますので、専門家にご相談の上ご判断ください。本稿をもとに意思決定され、直接又は間接に損害を蒙られたとしても、一切の責任は負いかねます。


