医師マネジメントが経営の分岐点!~診療科別損益と「医師集約化」で勝ち抜く次世代病院経営戦略~

-
業種
病院・診療所・歯科
- 種別 レポート
レポート要約
- 目標設定における「内的・外的妥当性」の2軸の重要性:特に物価高の環境下では、外的水準のベンチマークのみに頼ると判断を誤る可能性があるため、損益による検証が不可欠。
- 制度改定に伴う医師の集約化と「シェアリング」の必要性:「外科医療確保特別加算」など医師や手術の集約化が促されている。グループ病院や地域医療連携推進法人を通じて医師をシェアリングし、診療科を再編することが求められる。
- 「医師に選ばれる病院」になるための組織マネジメント:医師の集約化によって病院機能の再編が進む中、今後の成否は「医師マネジメントが上手くいくか」にかかっている。医師確保のためにも制度整備と環境変化に合わせたアップデートが必須。
今回は2024年10月と2026年1月にお届けした2つのレポートをもとに、“医師マネジメントが経営の分岐点!~診療科別損益と「医師集約化」で勝ち抜く次世代病院経営戦略~”について論考してみたいと思います。
■物価上昇に対応する“損益”を軸にした医師マネジメント(2024年10月)
https://nkgr.co.jp/useful/hospital-strategy-organization-113337/
■~専門家の“超連携”が生み出したイノベーション?~
「新たな医師マネジメントが実現する高収益組織」(2026年1月)
https://nkgr.co.jp/useful/hospital-strategy-organization-improvement-quality-132159/
目標設定には“内的妥当性”と“外的妥当性”の2軸が必要!
毎年、年度初めの4~5月には医師の目標設定面談支援として、医師との面談に同席しています。その前に、まずは前年度の目標達成度の振り返りを行っています。弊社が医師マネジメント設計を支援する際には、定性評価(多職種による360度評価)と定量評価(目標達成度評価)の双方を活用するようにしています。
定量評価については、“内的妥当性”と“外的妥当性”の2軸で設計しています。内的妥当性としては、財務・管理会計システムKEYbirdを活用し、診療科別原価計算における損益分岐点を実現する患者数を参考値とします。また、外的妥当性としては、病院分析システムLibraを活用し、同一診療科(同規模・同機能)の他院と比較した医師一人当たりの労働生産性指標を参考値とします。この「黒字化に必要な内的な水準」と「同じ診療科の相場水準(類似したベンチマークの外的な水準)」の2種を併用しています。
●【病院分析システム「Libra」】
●【財務・管理会計システム「KEYbird」】
先日、内的妥当性としての診療科別原価計算が目標設定時には完成しておらず、年度末ギリギリに完成したお客様を訪問しました。診療科別原価計算は、特に間接コストの配賦基準の“妥当性”を高めるため、弊社グループの財務コンサルティング企業に別途支援に入ってもらっています。そのため、前年度の目標設定時にはDPC・レセプトデータで設定できるLibraを活用した外的妥当性(同じ診療科の相場水準(類似したベンチマークの外的な水準))のみで目標値を設定していました。
年度末に両者のデータがそろったため、それらを並べて比較したところ目標達成度と損益の逆転現象が発生していました。また、特に診療科別原価計算の傾向として“内科系は黒字、外科系は赤字”という顕著な傾向が出ていました。内科系はベンチマーク基準の目標が未達成であっても黒字になる一方、外科系は目標を達成しても赤字になる、といった状況でした。まだ定量評価の信頼性向上のためのトライアル期間中であり、処遇反映をしていない病院だったので、精度向上のための課題抽出ができて良かったと捉えています。
このケースは、制度構築中であり、弊社が提唱している“内的妥当性”と“外的妥当性”の2軸が完成していない状況でした。やはり、2軸の双方で検証・設定しておくことが必要なのだと再確認できる事例でした。
このケースのように類似したベンチマークの外的な水準だけに頼ったマネジメントは、物価高の環境下では判断を誤る可能性があります。まさに冒頭のレポートで詳述しているように“損益基準”でも判断しなければならないと痛感しました。
“内科系は黒字、外科系は赤字”という顕著な傾向が出ていました。あくまでも推論ですが、医療材料費などの高騰が大きく影響していると推察されます。令和8年度診療報酬改定で物価対応料が新設されましたが、今回のケースのように、物価高というコストプッシュ型のインフレが進行している外部環境下では、診療報酬という枠組みでは対応が難しい構造的な問題が存在していると考えられます。
診療科単位の常勤医6名を基準に診療科を再編?
次に、もう少しマクロな観点で考えてみたいと思います。今回の診療報酬改定では「外科医療確保特別加算」が新設されました。下記の令和8年度診療報酬改定説明会資料(※ⅰ)のように、“特定機能病院入院基本料又は急性期総合体制加算を届け出ている”上で、“当該診療科の経験を5年以上有する常勤の医師が6名以上配置”され、“長時間かつ高難度な手術を合わせて年間200例以上実施している”際に手術点数に15%が加算される点数です。この“診療科単位で常勤医師6名以上配置”が重要なポイントだと思います。つまり、“医師の再配置”が論点になります。
※図表:外科医療確保特別加算の新設
![令和8年度診療報酬改定 Ⅰー2-4 医師の働き方改革の推進/診療科偏在対策-①
医師の働き方改革及び診療科偏在対策の推進②
<外科医療確保特別加算の新設>
地域の基幹的な医療機関において、高度手術を実施する体制を整備し、外科医の勤務環境の改善を図った上で、当該手術を実施した場合の加算を新設する。
■(新)外科医療確保特別加算 (1回につき)
[算定要件]
別に厚生労働大臣が定める施設基準に適合しているものとして地方厚生局長等に届け出た保険医療機関において、手術を実施した場合であって長時間かつ高難度な、対象診療科の医師が、当該手術を行ったときは、外科医療確保特別加算として、当該手術の所定点数の100分の15に相当する点数を加算する。
[施設基準]
(1)外科医療確保特別加算を算定する診療科を届け出ていること。
(2)特定機能病院入院基本料又は急性期総合体制加算を届け出ていること。
(3)医科点数表第2章第10部に掲げる長時間かつ高難度な手術を合わせて年間200例以上実施していること。
(4)当該加算を算定する全ての診療科において、以下の全てを実施していること。
ア)当該診療科の経験を5年以上有する常勤の医師が6名以上配置
イ)チーム制又は交代勤務制されていること。を導入していること。
ウ)当該診療科に配置されている常勤の医師については、特定対象医師(B水準、連携B水準又はC水準が適用される医師)であるかどうかにかかわらず、特定対象医師に対するものと同様の勤務間インターバル及び代償休息を確保すること。また、宿日直勤務中の労働について、宿日直勤務後の休息時間を確保するよう配慮していること。
(5)他の保険医療機関との連携体制について、次のいずれにも該当していること。
ア)地域の他の保険医療機関と、対象手術の実施体制及び術後フォローアップの体制等について、事前に協議を行っていること。
イ)当該保険医療機関及び当該他の保険医療機関において、対象手術の実施体制及び術後のフォローアップ体制等に係る協議内容について、公表するとともに、当該患者に説明していること。
(6)外科医療確保特別加算を算定する診療科の専門研修体制が整備
(7)地域医療体制確保加算2を届け出ておりされていること。、当該加算における処遇に係る配慮について、外科医療確保特別加算を算定する診療科が対象となっていること。
(8)当該診療科の医師が行った対象手術件数に応じ、休日・時間外・深夜手当、当直手当等とは別に、当該加算額のに相当する手当を当該診療科の医師に支給100分の30以上(その8割以上を常勤医師に支給)しており、全ての医師に周知していること。](https://nkgr.co.jp/wp-content/uploads/2026/04/image1.png)
加えて、特定機能病院以外では急性期総合体制加算の届出が前提となっています。再編・新設された急性期総合体制加算は、先ほどと同じく令和8年度診療報酬改定説明会資料の別ページが示すように“手術等の集積性”が求められています。
※図表:急性期総合体制加算の新設
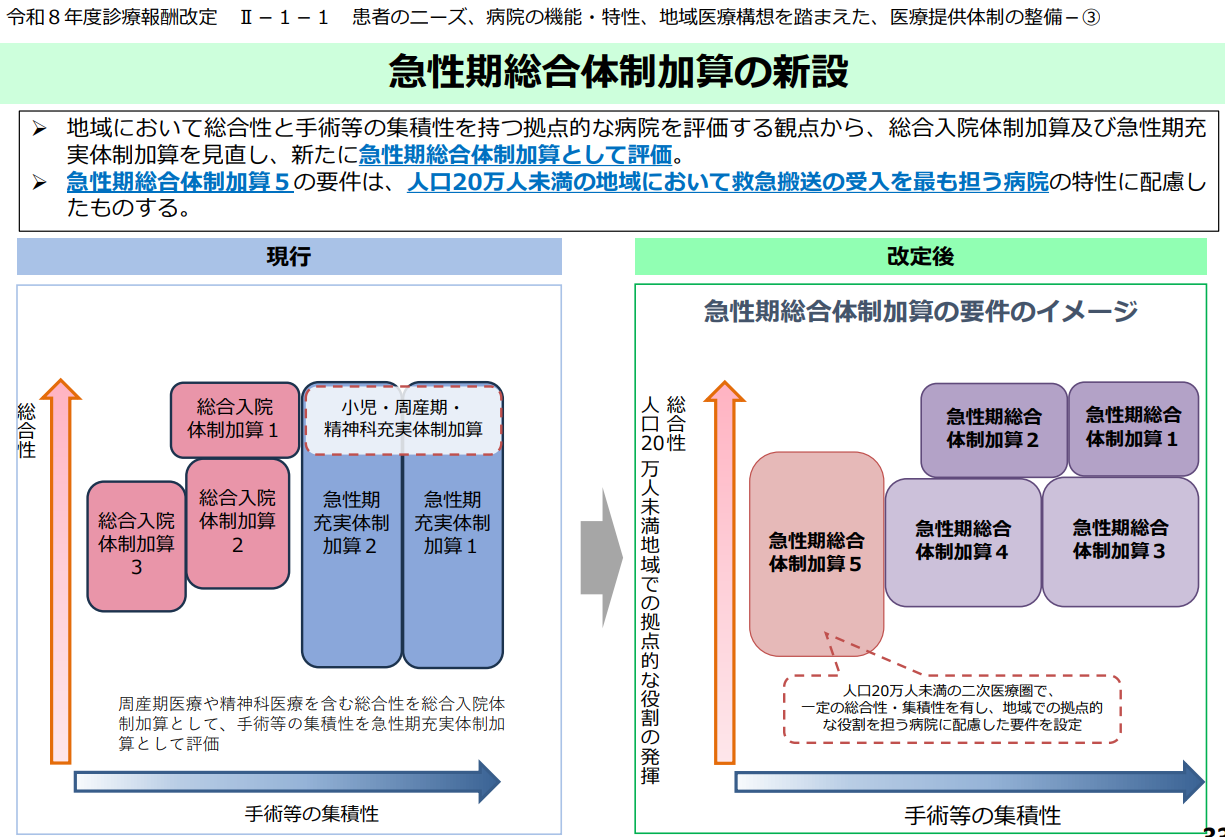
この両施策が相まって、外科医師を集約することで手術等を集積し、地域医療構想で求められる病院機能の再編が促されています。これに関連して、2025年に弊社お役立ち情報の下記レポートを公開しました。
■やはり2025年は病院構造改革の年だった!~骨太方針2025を踏まえて~
https://nkgr.co.jp/useful/hospital-strategy-organization-quality-improvement-122962/
上記レポートの中で、下図を掲載しています。
※図解:2025年問題に向けた三位一体の取り組み
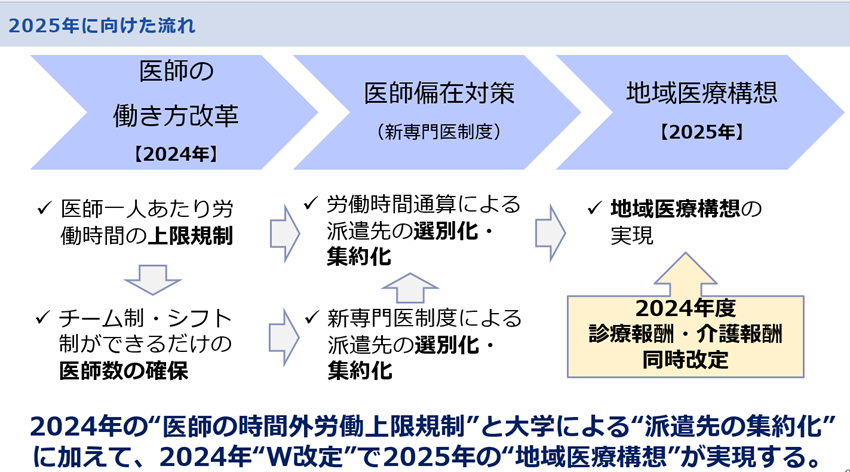
上図のように、昨年までの2025年問題に向けた三位一体の取り組み自体が、医師偏在対策による新専門医制度という大学を起点とした医師派遣先の絞り込み・集約化と医師働き方改革による労働時間管理を起点とした医師派遣先の絞り込み・集約化という、“医師の絞り込み・集約化による病院機能再編のメカニズム”が構築されていました。この2025年までのメカニズムに、再編・新設された急性期総合体制加算と外科医療確保特別加算が加わってきます。つまり、“診療科単位で常勤医師6名以上配置”が要件となってきます。
そもそも地域医療構想では、病院機能の再編・集約が求められます。そこで、2026年の年始に弊社お役立ち情報の下記レポートで公開したような“シェアリング”の概念が必須になります。
■“新しい公共財”(シン・コモンズ)としての地域医療連携推進法人
https://nkgr.co.jp/useful/hospital-strategy-organization-improvement-quality-131316/
上記レポートでは、安宅和人氏らの「「風の谷」という希望―残すに値する未来をつくる(※ⅱ)」という書籍をもとに地域医療連携推進法人(※ⅲ)の可能性を検討し、シェアリングによるリソース共有を通じて、人材や車両等のリソースを共有し、参加法人のコスト構造を変革。経営効率の最大化を図ることを解説しています。
まさに複数病院で構成されるグループ病院や地域医療連携推進法人などを構成し、“医師のシェアリング”が求められます。“診療科単位で常勤医師6名以上配置”が要件となることから、例えばグループ病院では、”消化器外科の常勤医4名の病院と3名の病院で診療科単位の再編を行う”などが考えられます。
このように医師という人材をグループ内や地域医療連携推進法人内でシェアリングします。公共財という名称が示す通り、まさにシェアリングエコノミー(※ⅳ)です。グループ病院以外でも地域医療連携推進法人の活用などを真剣に考える時期に来ていると思います。以前から地域医療連携推進法人の検討については、弊社お役立ち情報のレポートで提言を重ねてきましたが、“診療科単位で常勤医師6名以上配置”が要件となることで、いよいよ本格に検討すべきでしょう。
“医師マネジメントが上手くいくか?が今後の政策対応の大きな分岐点”
上記以外にも、令和8年度診療報酬改定では“病床・病棟”ではなく“病院”の急性期機能に着目した評価として、急性期病院一般入院基本料(A/B)が新設されました。こちらも冒頭で紹介したレポートで詳述しましたが、“救急と全身麻酔手術”の集約化・集積性が問われています。まさに“医師の再配置という診療科の再編により病院機能を変革できるか?”が問われた内容です。これまでの論考を振り返れば、“医師マネジメントが上手くいくか?が今後の政策対応の大きな分岐点”になると考えます。
その際、外科医療確保特別加算の施設基準が常勤医師6名以上だからといって、医師数だけで再編させて良いでしょうか。やはりそうではなく、医師の目標設定時にお伝えしたように複数の軸を組み合わせた上で、その妥当性を検討する必要があります。地域の人口動態や受療率などの分析は必須です。
なお、弊社では「医療需給総覧」を無償公開しています。複数の都道府県で地域医療構想策定支援を行ってきた弊社のノウハウを活かした、全国330の医療圏を対象とした地域医療の分析資料です。
● 医療需給総覧
こうした外的妥当性だけでなく、冒頭でも触れたように法人戦略検討時にも診療科別原価計算が必須となります。まさに“内的妥当性”と“外的妥当性”の2軸が必要なのです。
そして、そもそも“医師の絞り込み・集約化による病院機能再編のメカニズム”が前提として存在することから、“医師に選ばれる病院”でなければ存続できません。前述した医師の納得感を醸成する“内的妥当性”と“外的妥当性”の2軸などはテクニックであり、その本質は、医師に選ばれる病院でなければならない点にあります。
そこで、医師マネジメントが不可欠となります。医師以外の職種には当たり前に行っている人事評価という承認行動と、その人事評価結果に応じた処遇反映を真剣に取り組まない組織には、医師が集まらなくなることは自明です。“医師マネジメントが上手くいくか?が今後の政策対応の大きな分岐点”であることを考えれば、医師マネジメントの仕組みを導入することは必須であり、さらにインフレなど外部環境の激変を踏まえて不断にアップデートすることが求められます。
なお、弊社はこれまで、累計1,700病院以上の病院経営支援、および累計200病院超(2024年4月時点)の医師マネジメント支援(医師人事制度構築支援)を行ってきました。下記事例集のように大規模な法人・病院へも医師マネジメントのご支援を重ねています。
■医師マネジメント事例集
その中で、実際の支援病院様との対談動画も公開しています。あわせてご視聴ください。
・【Web受講 26/04/27・28】慈愛会-医師が集まる地方病院は、何を変えてきたのか。
・【Web受講 26/05/07・08】慈愛会 -“健全な危機感”を組織の自走へと変える今村理事長の経営哲学
Q&A 例
Q1:医師の目標設定で重視すべき「内的妥当性」と「外的妥当性」とは具体的にどのような指標ですか?
A1:「内的妥当性」とは、自院の財務データに基づき、診療科別原価計算における損益分岐点を満たす患者数などの「黒字化に必要な内的な水準」を指します。「外的妥当性」とは、類似する他院と同規模・同機能で比較した医師一人当たりの労働生産性指標など、「同じ診療科の相場水準」を指します。
Q2:新たな診療報酬改定に向けて、病院はどのように医師を配置・再編すべきですか?
A2:「外科医療確保特別加算」のように、診療科単位で5年以上の経験を持つ常勤医師を6名以上配置することが求められるなど、集約化を前提とした要件が設定されています。単独の病院で対応するだけでなく、グループ病院内での再編や、地域医療連携推進法人を活用して医師を「シェアリング」し、経営効率の最大化を図ることが重要です。
Q3:医師に対する人事評価制度を導入・更新しないと、どのようなリスクがありますか?
A3:政策によって医師の絞り込み・集約化が進むメカニズムができあがっているため、適切な評価制度がない組織には医師が集まらなくなります。病院が存続するためには「医師に選ばれる病院」であることが大前提となるため、客観的なデータに基づいた評価と処遇への反映を真剣に考えないことは、重大な経営リスクに直結します。
「医師マネジメント専門サイト」もご活用ください
※ⅰ)厚生労働省「令和8年度診療報酬改定の概要【全体概要版】」
※ⅱ)安宅和人「「風の谷」という希望―残すに値する未来をつくる」
※ⅳ)グロービス経営大学院 MBA用語集「シェアリングエコノミー」

本稿の執筆者
太田昇蔵(おおた しょうぞう)
株式会社日本経営 部長
【略歴】
大規模民間急性期病院の医事課を経て、2007年入社。電子カルテなど医療情報システム導入支援を経て、2012年病院経営コンサルティング部門に異動。
医師人事制度と他院ベンチマークデータ・診療科別原価計算を組み合わせて「医師マネジメントシステム」と定義し高次化。現在、医師マネジメントが特に求められる医師数の多いグループ病院・中核病院のコンサルティングを統括。
また、医療情報システム導入支援および組織人事コンサルティング経験を踏まえて、「DX=D×CX」(デジタル化×組織変革)と定義して真の病院DX支援も推進。
その他、優良病院とヘルスケアスタートアップの共創イベント『病院経営イノベーションピッチ』を発案し、その企画・運営責任者としても取り組んでいる。
・第1回病院経営イノベーションピッチ
【学位・登録】
・2005年 西南学院大学大学院経営学研究科博士前期課程修了
・2017年 グロービス経営大学院MBAコース修了
・2023年~ 総務省:経営・財務マネジメント強化事業アドバイザー
【論文・寄稿】
・データドリブンアプローチのための病院DX人材育成(2025年)
・建築費高騰時代に,建て替えを実現するための病院DXの活用(2025年)
・タスクシフティングのための事務作業効率化(2020年)
・事務長は病院IT化を幹部職員育成の場に活かすべき(2014年)
・中小規模病院での組織マネジメントの脆弱性がHIS導入への障壁となる(2012年)
【講演等】
・産経新聞社主催「地域医療DX戦略フォーラム」基調講演(2026年)
・第10回JCHO地域医療総合医学会 ランチョンセミナー(2025年)
・第75回 日本病院学会 ランチョンセミナー(2025年)
以上
株式会社日本経営
本稿は掲載時点の情報に基づき、一般的なコメントを述べたものです。実際の経営の判断は個別具体的に検討する必要がありますので、専門家にご相談の上ご判断ください。本稿をもとに意思決定され、直接又は間接に損害を蒙られたとしても、一切の責任は負いかねます。


